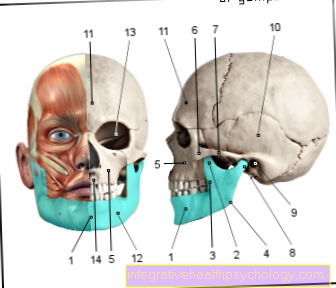
Postoperative komplikasjoner / komplikasjoner etter operasjonen
Introduksjon / definisjon
Begrepet postoperative komplikasjoner inkluderer alle problemer som oppstår etter en operasjon, og som kan være svært alvorlige. Noen av komplikasjonene krever intensiv medisinsk overvåking og rask terapi.
Videre oppstår postoperative komplikasjoner ikke alltid umiddelbart etter operasjonen, men ofte bare i løpet av 2 til 14 dager etterpå. Forekomsten av postoperative komplikasjoner kan i stor grad unngås ved:
- utelukkelse av noen risikofaktorer,
- godt tilsyn og
- optimal kirurgisk planlegging.
Risikofaktorer
Det er noen preoperative faktorer som gjør postoperative komplikasjoner mye mer sannsynlig.
Disse inkluderer:
- høy alder
- Underernæring eller overvekt,
- Sukkersyke
- Høyt blodtrykk, vaskulær stenose
- kronisk obstruktiv lungesykdom,
- Nikotin- eller alkoholmisbruk,
- Nyresvikt eller hjertesykdom.
Alle disse risikofaktorene bør vurderes i et detaljert opptaksintervju før operasjonen slik at passende tiltak kan iverksettes før, under og etter operasjonen.
Det kan også oppstå problemer under operasjonen som øker forekomsten av postoperative komplikasjoner betydelig.
Disse inkluderer:
- utilstrekkelig volum,
- utilstrekkelig overvåking av luftveiene og sirkulasjonen eller
- alvorlige svingninger i blodtrykket.
Men også lang operasjonstid, åpning av flere kroppshulrom og store blodtap kan føre til postoperative komplikasjoner.
Selv postoperativt kan noen omstendigheter føre til komplikasjoner. Også her spiller utilstrekkelig volumadministrasjon, for tidlig fjerning av ventilasjonsrøret og utilstrekkelig overvåking en nøkkelrolle i forekomsten av komplikasjoner. Mangelfull fysioterapeutisk pusteterapi, dårlig hygiene og ubalanse i elektrolyttene kan også føre til alvorlige komplikasjoner.
Komplikasjoner som påvirker lungene
Lungens evne til å fungere bestemmer i stor grad utvinning og forekomst av komplikasjoner. Fysioterapi åndedrettsbehandling på et tidlig stadium kan forhindre lungebetennelse eller andre komplikasjoner.
Pleuravæske
Pleural effusjon er en ansamling av vann mellom lungene og lungemembranen. På den ene siden kan det oppstå i tilfelle av et svakt hjerte og deretter føre til bilaterale symptomer. En ensidig pleural effusjon skjer reaktivt etter fjerning av milten, delvis fjerning av leveren eller som et resultat av en infeksjon i bukhulen. Klinisk fører en uttalt pleural effusjon til dyspné og mindre kollapset lungeseksjoner. Mindre pleurale effusjoner blir i utgangspunktet ikke lagt merke til.
Når det gjelder effusjoner under 200 ml per side, er det ikke nødvendig å tømme væsken med en nål (punktering), ellers bør punkteringen utføres ved hjelp av ultralyd.
Mer om dette emnet på siden vår for Pleuravæske.
pneumothorax
En pneumothorax er en lunges kollaps, vanligvis postoperativt etter at et sentralt venekateter er satt inn eller som et resultat av langtidsventilasjon. Lungehinnen, lungemembranen, er gjennomboret slik at luft strømmer inn i pleuralrommet og lungene komprimeres fra utsiden. Avhengig av alvorlighetsgraden, er pneumothorax assosiert med kortpustethet og økt hjertefrekvens. Det kan diagnostiseres ved å lytte til de andre sidene og tappe lungene og krever rask behandling.
Dette består av installasjon av et brystavløp. Ved hjelp av drenering frigjøres luften fra pleuralrommet, og lungene kan utvide seg igjen.
Mer om dette emnet på vår hjemmeside Pneumothorax.
atelektase
Atelektase er en kollapset del av lungen. Et segment eller hovedbronkus blir vanligvis hindret av en plugg av slim, mer sjelden av blod eller et fremmedlegeme. Dette betyr at det berørte området fortsetter å tilføres blod, men oksygen kan ikke lenger tas opp i dette området. Det er mindre pust på den berørte siden. Diagnosen er hovedsakelig symptomorientert og stilles gjennom perkusjon og auskultasjon.
Terapi utføres ved passende plassering for å løsne hindringen i slimpluggen. I tillegg tapping og vibrasjonsterapi. Samtidig administreres medisiner for å løse opp sekresjonen.
Mer om dette på vår hjemmeside atelektase
lungebetennelse
Lungebetennelse er lungebetennelse, som er en av de viktigste komplikasjonene etter en operasjon. Det er ofte forårsaket av utilstrekkelig ventilasjon under postoperativ smerterelatert og utilstrekkelig pusteaktivitet. Lungebetennelse kan også oppstå ved langtidsventilasjon. Klinisk er det raske og grunne pust, feber, sputum når du hoster og pustebesvær.
Terapien består av en uttalt fysioterapeutisk pusteterapi for å ventilere lungene fullstendig. Antibiotika gis også.
Mer om dette på vår hjemmeside Lungebetennelse.
Respirasjonssvikt
Luftveier er en pusteforstyrrelse og er en av de viktigste komplikasjonene, da det fører til utilstrekkelig tilførsel av oksygen til alle organer. Det er et fall i oksygenmetningen, og i noen tilfeller øker også CO2-konsentrasjonen samtidig. Symptomer på kortpustethet fremstår som overfladisk hackling, cyanose (blå misfarging av hud og slimhinner), forvirring, rastløshet og frykt.
Terapi er til å begynne med administrering av oksygen gjennom såkalte oksygenglass. Hvis dette tiltaket ikke fører til en tilstrekkelig økning i metning, må pasienten være ventilert mekanisk. Nær kontroll av blodgasser og permanent kontroll av oksygenmetning er avgjørende.
Les mer om emnet på: Nedsatt oksygenmetning
Lungeemboli
Lungeemboli er en av de farligste postoperative komplikasjonene. Årsaken er en dyp ben- eller bekkenvenetrombose på grunn av utilstrekkelig blodstrøm eller for lite trening. Av denne grunn blir alle pasienter som er sterkt begrenset i mobiliteten postoperativt behandlet med tromboseprofylakse. Hvis denne blodproppen løsner, blir den transportert til de store lungene, hvor det legges en stor bronkus. Plutselig er det massiv pustebesvær med puste-relaterte smerter, en økning i hjerterytmen og et blodtrykksfall.
Terapi består av administrering av oksygen og oppløsning av koagulatet ved hjelp av antikoagulasjonsmedisiner i terapeutiske doser. Ved mangelfull behandling kan lungeemboli være dødelig.
Mer om dette viktige emnet på vår hjemmeside Lungeemboli.
Komplikasjoner som påvirker hjertet
Komplikasjoner etter hjertekirurgi
Hjertekirurgi kan utføres på det bankende eller stående hjertet, avhengig av behandling.
I slike tilfeller, når det er nødvendig å stoppe hjertet under den kirurgiske inngrepet, er det risiko for å utvikle spesielle komplikasjoner. Under hjerteoperasjonen må sirkulasjonssystemet drives av en hjerte-lungemaskin. Bare på denne måten kan de vitale organene tilføres oksygen og næringsstoffer. Prosedyrene som nå brukes som standard er relativt sikre, men postoperative komplikasjoner kan fremdeles oppstå etter en hjerteoperasjon ved bruk av en hjerte-lunge-maskin. Fremfor alt spiller dannelsen av blodpropp, som kan føre til hjerneslag eller hjerteinfarkt, en avgjørende rolle i denne sammenhengen.
Andre typiske postoperative komplikasjoner etter å ha utført hjerteoperasjoner er basert på typen kirurgisk inngrep. Fremfor alt oppfattes sårsmertene etter en hjerteoperasjon av mange av de berørte pasientene som veldig belastende. Av denne grunn bør målrettet smerteterapi settes i gang umiddelbart etter hjerteoperasjonen. I denne sammenhengen gjelder prinsippet at etter en hjerteoperasjon kan en pasient få så mange smertestillende midler som de faktisk trenger. Tilstrekkelig smertelindring har vist seg å ha en positiv effekt på helingsprosessen.
I tillegg er den midlertidige forekomsten av uttalt tretthet og generell svakhet en av de vanligste postoperative komplikasjonene etter omfattende hjertekirurgi. Årsaken til dette er det faktum at operasjoner på hjertet er en stor belastning for organismen, noe som kan føre til fysisk og psykologisk utmattelse. Denne mulige postoperative komplikasjonen kan være problematisk spesielt for eldre og generelt svekkede pasienter. En restitusjonsfase på noen uker bør derfor planlegges for selv etter komplikasjonsfri hjerteoperasjon.
I tillegg rapporterer mange pasienter postoperative komplikasjoner som påvirker hukommelsen etter hjerteoperasjoner. Konsentrasjonsforstyrrelser, hukommelsesgap eller forvirring i en hjerteoperasjon er hovedsakelig forårsaket av anestesien og de endrede sirkulasjonsforholdene under den kirurgiske inngrepet. Hos pasienter som allerede led av hukommelsesproblemer før hjerteoperasjonen, kan symptomene forverres i noen dager. Hallusinasjoner er også typiske postoperative komplikasjoner etter en hjerteoperasjon. Videre kan induksjon av generell anestesi avbryte dag-natt-rytmen. Dette kan føre til uttalte søvnforstyrrelser i løpet av de første nettene. Alvorlig smerte etter hjerteoperasjon kan forverre dette fenomenet.
I tillegg er midlertidige synsforstyrrelser en av de vanligste postoperative komplikasjonene etter hjertekirurgi. Synsforstyrrelser oppstår hos de berørte pasientene i løpet av de første ukene etter den kirurgiske inngrepet og manifesterer seg i form av: uskarpt syn, øyeflimring og / eller visuelle hallusinasjoner.
Avhengig av type og alvorlighetsgrad av hjertesykdommen som krever kirurgisk behandling, kan også postoperative hjertearytmier forekomme. Den såkalte "atrieflimmer" er en av de vanligste hjertearytmiene som oppstår som en postoperativ komplikasjon etter en hjerteoperasjon. Dette manifesterer seg i en uregelmessig, rask puls og følbare hjertebank. I de fleste tilfeller kan denne postoperative komplikasjonen behandles med medisiner uten problemer. Noen av de berørte pasientene kan imidlertid trenge elektrisk kardioversjon, der en elektrisk puls brukes til å gjenopprette normal hjerterytme.
Forekomsten av væskeansamling, såkalt ødem, er en av de typiske postoperative komplikasjonene etter en hjerteoperasjon. Hos berørte pasienter skifter væske inn i vevet under den kirurgiske inngrepet. Klinisk kan denne komplikasjonen gjenkjennes ved rask vektøkning og kraftig hevelse i hender og føtter. I mange tilfeller blir overflødig væske eliminert uten medisinsk inngrep i løpet av de første postoperative dagene. Hvis dette ikke er tilfelle, må vanndrivende terapi ofte settes i gang.
Les mer om emnet: Hevelse etter operasjonen
I tillegg til disse ganske ufarlige, lett behandlingsbare postoperative komplikasjonene etter hjertekirurgi, kan det også forårsakes mer alvorlige klager. Spesielt infeksjoner og sårhelende lidelser kan være et klinisk problem. Hvis brystbenet kuttes under hjerteoperasjonen, kan benheling forstyrrelser deretter oppstå.
I tillegg, i tilfelle av åpen hjerteoperasjon, er det fare for nevrologiske komplikasjoner. Individuelle nervefibre kan påvirkes under hjerteoperasjoner. Som et resultat kan symptomer på lammelse og sensoriske forstyrrelser oppstå. Spesielt lammelsen av mellomgulvet er et alvorlig problem.
Hjertesvikt
Den akutte hjertesvikt er ledsaget av et plutselig blodtrykksfall.
Klinisk blir pasienter bleke og huden blir blåaktig, armer og ben blir kalde ettersom blodtilførselen er begrenset til hovedorganer. Slik svikt er forårsaket av en betydelig for høy hjerterytme, kortpustethet, for grunne hurtig pust og lungeødem.
Terapi består av adekvat tilførsel av oksygen, ventilasjon om nødvendig, skaper en venøs tilgang og sakte volumadministrasjon. I tillegg må pasientene overvåkes av intensivbehandling.
Den avsporet hjerteinsuffisiens er resultatet av en akutt pumpesvikt i hjertet, for eksempel et hjerteinfarkt, lungeemboli eller forskjellige hjertearytmier. Klinisk lider pasientene av kortpustethet, betydelig økt hjerte- og luftveisrate, som imidlertid fører til ineffektiv oksygenopptak og oksygentransport.
Terapi består av å heve overkroppen, senke volumet, administrere oksygen og behandle den høye hjerterytmen med medisiner.
Kontinuitetssyndrom
Et kontinuitetssyndrom er pasientens begrensede evne til å samarbeide med risikoen for selvfare ved postoperativ, ukontrollert motorisk rastløshet, tilstander av forvirring eller andre variable ledsagende symptomer. Avhengig av omfanget av det begrensede samarbeidet, kan pusteterapien bli ineffektiv og den ukontrollerte rastløsheten kan føre til mangel på søvn, noe som kan føre til fysisk utmattelse etter ca 2 dager. Predisponering for et kontinuitetssyndrom er for eksempel alkoholmisbruk, stress, søvnmangel og lange perioder med hvile etter operasjonen. Symptomene begynner vanligvis akutt og er veldig individuelle når det gjelder alvorlighetsgrad og intensitet. De forverres vanligvis om natten og kan føre til desorientering, panikkforsøk på rømming og tvangsfjerning av katetre og sonder.
Terapi og profylakse består av kontinuerlig administrering av klonidin, som både senker blodtrykket og hjelper mot rastløshet, og kontinuerlig blodtrykk og hjertefrekvensovervåking.
Du kan finne mer om dette emnet på vår hjemmeside Kontinuitetssyndrom.
Stresssår
Stresssår er akutte lesjoner i den øvre mage-tarmkanalen. Årsaken er en utløpt sjokkfase, som ofte kan være dager siden.
Predisponerende faktorer er store inngrep, flere traumer, forbrenninger, septiske komplikasjoner eller skader i sentralnervesystemet. Klinisk er mageinnholdet blodig, muligens med oppkast av blod. I noen tilfeller perforeres organet med et akutt underliv og fri luft under mellomgulvet.
Terapi består av gastrisk skylling med 14 ° C kaldt vann og et forsøk på endoskopisk hemostase. Hvis forsøket ikke lykkes, må blødningen stoppes kirurgisk. For å unngå et stresår gis oral mat tidlig, og et mageslange settes inn for å lindre magesekken og kontrollere blødningen. Farmakologisk profylakse med protonpumpehemmere er også mulig.
Du kan finne ut mer om magesår og deres forskjellige former på vår magesårsside.
Feber etter en operasjon
Siden en postoperativ økning i temperaturen er en del av den post-aggressive metabolismen, er en liten temperaturøkning under 38,5 ° C opptil 3 dager postoperativt ikke kritisk.
Opprinnelig betydelig økt temperatur og enhver temperaturøkning utover disse 3 dagene krever grundig avklaring og om nødvendig terapi, da feber kan være et tydelig tegn på en infeksjon. Årsaken kan være sår eller urinveisinfeksjoner. Begge skal kontrolleres ved regelmessig kontroll av såret og urinen, og hvis diagnosen er positiv, behandles med antibiotika.
Ved sårinfeksjon må den åpnes og rengjøres. Lungebetennelse fører også til feber og bør øyeblikkelig avklares og behandles.
Hvis sentrale venekateter er på plass, er dette ofte årsaken til infeksjoner, da bakterier kan samle seg på materialene. Feberen øker plutselig kraftig, inngangspunktet er rødt og det er ingen ytterligere symptomer. Til å begynne med bør kateteret fjernes umiddelbart og undersøkes for bakterier. Et nytt kateter skal bare settes inn etter 24 timer.
Blodforgiftning er spredning av bakterier fra en smittekilde til hele blodomløpet. Siden fulminant sepsis kan være dødelig, bør årsaken bli funnet og behandlet raskt.
Les også artikkelen: Feber etter operasjonen
Passasjeforstyrrelse i mage-tarmkanalen
Postoperativt kan symptomer på lammelse av mage-tarmkanalen oppstå. Lammelse i magen kan være forårsaket av peritonitt, kaliummangel, abscesser eller hematomer. Klinisk forekommer kvalme, oppkast, raping, oppblåsthet og gastroøsofageal refluks.
Terapi består av å plassere et nasogastrisk rør, intravenøs administrering av peristaltiske medisiner og avføringsmidler.
Tarmparalyse er en av de vanligste postoperative komplikasjonene og resultatene fra normal postoperativ tarmparalyse. Tarmens immobilitet er fremdeles normal opptil 4 til 5 dager postoperativt, hvis det varer lenger, krever det avklaring og terapi. Tarmen kan være ubevegelig på grunn av ekstern manipulasjon, mangelfull tilførsel av oksygen eller hematomer og abscesser i magen. Klinisk lider pasienter av oppblåsthet, kvalme og oppkast etter anestesi. Tarmstøyene er veldig magre og elektrolyttubalanser kan oppstå.
Først skal et nasogastrisk rør settes inn, og tarmen bør stimuleres med medisiner. Den beste måten å unngå postoperativ tarmparalyse er tidlig oral fôring og tidlig mobilisering.
Sekundær blødning
Postoperativ blødning inn i sårområdet og ikke helt lukkede kar eller koagulasjonsdefekter oppstår.
Blødning i halsen er spesielt farlig, da selv små mengder kan begrense vindpipen og forårsake pustebesvær.
Klinisk fører massiv sekundær blødning til et fall i blodtrykket på grunn av tap av blod og til en økning i puls, der hjertet prøver å kompensere for tapet ved å pumpe hardere. Avløpene trekker blod og sårområdet kan øke i størrelse.
Terapien avhenger av omfanget av gjenblødningen. I tilfelle større sekundær blødning, må såret åpnes for å finne og eliminere årsaken til blødningen.
Komplikasjoner etter hoftebytte
Generelt sett er innsetting av et kunstig hofteledd en medisinsk standard. Denne kirurgiske metoden er en relativt sikker prosedyre som vanligvis kan utføres trygt og uten problemer på grunn av det høye erfaringsnivået. Likevel kan postoperative komplikasjoner oppstå i noen tilfeller etter en total hofteutskiftning.
Fremfor alt spiller de såkalte ”generelle operasjonelle risikoer”, som kan oppstå uansett type kirurgisk inngrep, en avgjørende rolle i denne sammenhengen. De vanligste generelle postoperative komplikasjonene etter hofteproteseoperasjoner inkluderer blodtap, utvikling av inflammatoriske prosesser og forekomst av trombose.
Operasjonstypen kan også forårsake spesifikke postoperative komplikasjoner. Umiddelbart etter hofteutskiftningsoperasjonen kan bakterielle patogener vandre inn i det kunstige hofteleddet og føre til inflammatoriske prosesser eller infeksjoner der.
I tillegg er dislokasjonen, også kalt dislokasjon, av de enkelte delene av TEP en av de vanligste postoperative komplikasjonene.
Les mer om emnet på: Demontering av hoften etter en hofteprotese
I tillegg kan det i løpet av helingsprosessen være en løsgjøring av hofte-TEP-komponentene og den tilhørende begrensningen av leddfunksjonen. Disse tidlige postoperative komplikasjonene kan observeres igjen og igjen, men forekommer relativt sjelden.
Færre enn hundre erstattede hofteoperasjoner fører til forekomst av alvorlige postoperative komplikasjoner som krever behandling. Imidlertid må det bemerkes i denne sammenheng at nye komplikasjoner kan oppstå etter en hofteutskiftningsoperasjon, selv etter flere uker til måneder.
Den vanligste sene postoperative komplikasjonen som kan oppstå i løpet av en hofteutskiftningsoperasjon, er dannelsen av nytt beinstoff i leddområdet. I medisinsk terminologi kalles dette fenomenet "periarticular ossification". Denne nye bendannelsen kan variere i omfang avhengig av pasienten og forårsake ytterligere klager. Avhengig av omfanget av den nye beindannelsen, lider pasientene av smerter og betydelige begrensninger i bevegelsesområdet, selv etter en vellykket hofteutskiftning.
Les mer om emnet: Hofteprotese forårsaker smerte
Postoperative komplikasjoner som oppstår i løpet av en hofteprotese kan imidlertid i stor grad forhindres. Fremfor alt fører engangsbestråling av hofteleddet med ioniserende stråling til en reduksjon i postoperative komplikasjoner. Denne metoden skal utføres innen 24 timer før og 72 timer etter planlagt operasjon. Denne metoden er spesielt fordelaktig for de pasientene som har økt risiko for ny beindannelse i hofteleddet.
Mulige faktorer som øker risikoen for postoperative komplikasjoner etter hoftebytte er:
- Ny beindannelse etter tidligere kirurgiske inngrep
- Betydelige mobilitetsbegrensninger foran hofteutskiftningsapparatet
- ankyloserende spondylitt
- Uttalt vevsskade under den kirurgiske inngrepet
Komplikasjoner etter tarmoperasjoner
Ved tarmkirurgi må det skilles mellom generelle og spesifikke postoperative komplikasjoner. Umiddelbart etter den kirurgiske inngrepet kan det oppstå blødning i operasjonsområdet, noe som kan gjøre en annen kirurgisk prosedyre nødvendig.
Videre er forekomsten av inflammatoriske prosesser og utviklingen av sårhelende lidelser blant de vanligste postoperative komplikasjonene etter en tarmoperasjon. I disse tilfellene utvikler de berørte pasientene ofte generelle symptomer med en betydelig økning i kroppens kroppstemperatur og / eller uttalte frysninger. Spesielt ved åpne inngrep med store snitt, kan svake punkter forbli i bukveggen under eller etter at arret har helet seg, slik at et navlebrokk kan oppstå som en spesiell form for snittende brokk (incisional brokk). Dette er spesielt sannsynlig fordi navlen er en fysiologisk arrdannelse i vevet i bukveggen. Det utgjør en risiko for at mageorganer lekker ut av magen.
Finn ut mer om dette emnet i artikkelen vår Umbilical brokk.
I tillegg er smerter i området i bukhulen en av de typiske postoperative komplikasjonene som kan observeres selv etter vellykket tarmoperasjon. Under oppholdet på klinikken kan denne smerten lettes ved å administrere adekvat smertestillende medisin.
En tarmkirurgi utføres vanligvis under generell anestesi. Stoffene som administreres kan ha en varig effekt på både hjerte- og karsystemet og mage-tarmkanalen. I den sammenheng, etter at generell anestesi er trukket tilbake, er det en risiko for at tarmfunksjonen vil bli begrenset over lengre tid.
Generelt kan det antas at postoperative komplikasjoner som oppstår umiddelbart etter den kirurgiske prosedyren, lettere kan behandles. De spesifikke postoperative komplikasjonene etter en tarmkirurgi krever imidlertid vanligvis mer omfattende terapi. Fremfor alt er lammelsen av individuelle deler av tarmen en av de mest fryktede komplikasjoner etter operasjonen etter en tarmoperasjon. Årsaken til dette fenomenet er innvandring av immunceller som fører til lokal betennelse i det kirurgiske området. Imidlertid forblir de aktiverte immuncellene ikke bare i området til de opererte tarmseksjonene, men når også andre områder av tarmen via blodomløpet. Forekomsten av omfattende inflammatoriske prosesser kan provosere en funksjonsfeil i nervefibrene som regulerer kontrollen av avføring. På lang sikt kan dette føre til en såkalt tarmhindring gjennom forskjellige mekanismer. Forsøk på å gjenopprette nervefunksjonen etter at de inflammatoriske prosessene har avtatt anses fremdeles som nesten umulig i dag.
I tillegg kan sene postoperative komplikasjoner oppstå selv etter en vellykket tarmoperasjon. Hvis deler av tarmen må fjernes under den kirurgiske prosedyren, kan dette påvirke både bruken av individuelle matkomponenter og absorpsjonen av væsker i kroppens sirkulasjon negativt. Som et resultat lider de berørte pasientene ofte av alvorlige mangler og vedvarende diaré.
En annen postoperativ komplikasjon som kan oppstå etter en tarmoperasjon med fjerning av store deler av tarmen er smerter etter å ha spist. I mange tilfeller utløses disse klagene ved overforbruk av resttarmen.
Videre kan arrvev utvikle seg i løpet av tarmkirurgien. Dette kan irriteres av passasjen til sjyen. Hvis dette fører til kronisk irritasjon av tarmens slimhinne, kan dette føre til inflammatoriske prosesser. Av denne grunn bør matinntak reguleres straks etter tarmoperasjonen. I de fleste tilfeller kan bare diettmat konsumeres over lengre tid. Dette er den eneste måten å forhindre overforbruk av tarmen og forhindre brudd på tarmveggene i operasjonsområdet.
For å redusere risikoen for forekomst av typiske postoperative komplikasjoner etter en tarmoperasjon, bør de berørte pasienter strengt følge de medisinske atferdsreglene. Brudd kan føre til alvorlige problemer som i de fleste tilfeller krever langvarig og omfattende behandling.
Komplikasjoner etter fjerning av eggstokkene
I de fleste tilfeller blir eggstokkene fjernet under generell anestesi. Av denne grunn kan generelle postoperative komplikasjoner oppstå like etter operasjonen. Stoffene som brukes i generell anestesi kan forårsake kardiovaskulære problemer umiddelbart etter at eggstokkene er fjernet. Medisinene som brukes til generell anestesi tolereres nå relativt godt, men noen pasienter kan oppleve kvalme og / eller oppkast. I tillegg er aktiviteten i mage-tarmkanalen og urinblæren begrenset av vanlige anestesimedisiner. I løpet av dette kan postoperativ forstoppelse (teknisk begrep: forstoppelse) og / eller urinretensjon oppstå.
De vanligste postoperative komplikasjonene etter fjerning av eggstokkene inkluderer forekomst av sekundær blødning og utvikling av inflammatoriske prosesser i operasjonsområdet. Risikoen for sekundær blødning er et alvorlig problem i tilfelle fjerning av eggstokkene. Årsaken til dette er det faktum at store mengder blod kan sive inn i kroppshulen før den sekundære blødningen er klinisk tydelig. Kontroll av de spesifikke blodverdiene kan redusere risikoen under visse omstendigheter. Videre kan den nylig opererte kvinnen utvikle sårhelende lidelser.
I tillegg til disse generelle postoperative komplikasjonene, spiller spesifikke komplikasjoner etter fjerning av eggstokkene også en avgjørende rolle. Under operasjonen kan urinblæren, urinlederne eller tarmen bli skadet. Rett etter den kirurgiske inngrepet viser disse skadene seg ofte gjennom omfattende funksjonelle tap i det berørte organet. I tillegg kan operasjonen føre til dannelse av arrvev, noe som kan føre til ubehag over lengre tid. Avhengig av omfanget av vevsskadene, lider de berørte pasientene fortsatt av sterke magesmerter uker etter den kirurgiske inngrepet. I tillegg har den kirurgiske prosedyren i noen tilfeller sterk innflytelse på hormonsyklusen. Av denne grunn utvikler mange av kvinnene som er rammet vedvarende flekker i flere uker.
Mer informasjon er tilgjengelig under emnet vårt: Fjerne eggstokkene