Epidural anestesi
Definisjon av epidural anestesi
Epidural anestesi (PDA) er en av regionalbedøvelsen og brukes til å lindre smerter i visse områder av kroppen. Dette brukes hovedsakelig når kirurgi skal utføres i dette området av kroppen. I tillegg kan epiduralbedøvelse brukes for å sikre frihet fra smerter de første dagene etter en operasjon.

Begrepet epidural anestesi er avledet fra det greske. Ordene "Peri" = "ved siden av, rundt" og "dura" = "hardt" refererer til det anatomiske området som stoffet skal virke: Dette gjøres ved hjelp av en nål eller et tynt rør i rommet rundt det harde Ryggmargsskinn injisert rundt.
Dette rommet kalles epiduralt rom og ligger i nærheten av ryggraden.
Området hvor smertefølelsen er slått av, avhenger av det anatomiske punkteringspunktet på ryggen: For å eliminere følelsen av smerte i området av øvre del av magen, en injeksjon i nivå med (øvre) thorax ryggrad og for bedøvelse av bena en injeksjon i området av ( nedre) korsryggen nødvendig.
Hvor smertefull er epiduralbedøvelse?
I tilfelle av epidural eller epidural anestesi, gjøres en injeksjon med en fin nål for lokalbedøvelse. Dette er vanligvis den mest smertefulle delen av prosedyren. Lokalbedøvelsen distribueres i området som skal punkteres, og også i de dypere lagene.
Etter kort eksponeringstid og konsultasjon med pasienten, finner den faktiske punkteringen sted for å nummen området som skal opereres. Med denne punkteringen skal pasienten da "bare" føle en følelse av press og ikke mer smerte.
Ved vanskelige anatomiske benforhold i ryggraden, kan det være nødvendig med flere forsøk på å nå det ønskede området. Dette gjøres imidlertid bare under tilstrekkelig lokalbedøvelse. Hvis injeksjonsnålen berører benene i ryggvirvel under punkteringen, kan det føre til en kort smerte. Målet er å levere bedøvelsen direkte til området rundt ryggmargen. Siden disse også kan berøres kort av nålen, kan det være en "elektrisk følelse" eller en "prikkende følelse" i området som leveres av denne roten.
Korte muskel rykninger er også mulig. Denne prosedyren er en veldig sikker standardprosedyre i anestesi. Likevel vil den anestesilege som er ansvarlig forklare prosessen og mulige komplikasjoner grundig for hver pasient.
Bruksområder
Når det gjelder herniated plater, brukes epidural anestesi som en mulig smerteterapi. Det bør alltid vurderes før en operasjon!
I motsetning til smertelindrende tabletter, virker epiduralbedøvelse bare lokalt på de berørte nerverøttene og byrder ikke hele kroppens sirkulasjon. I løpet av sin virkningsvarighet kan smerterelaterte kramper i muskler og kar frigjøres. Dette resulterer ofte i smerte på en herniated plate!
Under visse omstendigheter kan til og med en langvarig påføring av epidural anestesi vurderes. For å gjøre dette, kobler legen et kateter i det epidurale rommet med en medikamentpumpe, implantert under huden. På denne måten kan målrettede, behovsbaserte doser av legemidlet administreres.
Epiduralbedøvelsen er også foretrukket innen ortopedi og gynekologi. Men urologiske inngrep kan også utføres ved bruk av epidural anestesi (PDA).
Epiduralbedøvelse kan være et nyttig alternativ, spesielt for alvorlig syke eller gamle pasienter. I motsetning til en vanlig generell anestesi, stresses ikke hele sirkulasjonen, men bare de ønskede nerverøttene.
Typiske anestetiske komplikasjoner som f.eks Åndedrettsstans forekommer betydelig sjeldnere. Noen pasienter er også veldig redde for generell anestesi og tilhørende tap av kontroll.
Ofte utførte operasjoner ved bruk av en PDA er hovedsakelig:
- Bruk av kunstige kneledd (=> kneprotese)
- Bruk av kunstige hofteledd (=> hofteprotese)
- Operasjoner på lungene
- Operasjoner i magen, leveren, bukspyttkjertelen, spiserøret og mye mer.
- Keisersnitt (Keisersnitt) og naturlig fødsel
Epiduralbedøvelse for en herniert plate
I prinsippet er det mulig å utføre epidural eller epidural anestesi selv om herniated plater. Dette tilbys av spesiell praksis (f.eks. Spesialister i nevrokirurgi) eller sykehus, noen også på poliklinisk basis.
Målet er å injisere smertestillende medisiner og, om nødvendig, kortison direkte i området der den skadede intervertebrale skiven presser på nervene som kommer ut fra ryggmargskanalen. Dette lindrer smertene, og når kortison tilsettes, blir også den inflammatoriske reaksjonen hemmet.
Dette behandler imidlertid ikke årsaken, nemlig kompresjonen (trykket) av den skadede intervertebrale skiven på nervene. I tilfelle herniert plate, bør pasienter definitivt søke råd hos familielegen og om nødvendig en spesialist i ortopedi, nevrokirurgi eller ryggkirurgi om de forskjellige behandlingsalternativene.
Har du en herniated plate? - Så finn ut om det Konsekvenser av en herniated plate
Epidural anestesi for et keisersnittVed keisersnitt (keisersnitt) foretrekkes vanligvis spinalbedøvelse, da dette gir en raskere virkning.
Epidural eller epidural anestesi er imidlertid også en av de etablerte standardprosedyrene som ofte brukes i fødselshjelp. Epiduralbedøvelse er fordelaktig hvis et epiduralt lokalisert kateter (PDK) allerede er blitt satt inn før eller under fødselsbehandling. En tilstrekkelig dosering kan da oppnås i god tid slik at epiduralbedøvelsen kan brukes til det planlagte keisersnitt.
Skal du ha keisersnitt? - Da kan følgende artikler være av interesse for deg:
- Spinalbedøvelse under et keisersnitt
- Keisersnitt på forespørsel
- Smerter etter et keisersnitt
henrettelse
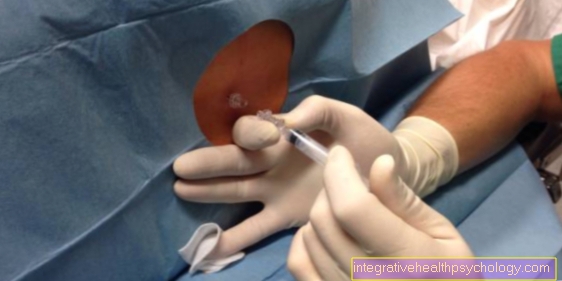
Epiduralbedøvelsen utføres under sterile forhold. Dette betyr at legen må gjøre a kirurgisk desinfeksjon av hånden og alt materiale som kommer i kontakt med pasientens kropp (spesielt nålen) må være sterilt - det vil si garantert uten oppbygging av patogener. I tillegg er området rundt stikkstedet maskert med en steril klut som etterlater et hull fritt på stikkstedet.
I begynnelsen av den epidurale anestesien palperer legen to spinøse prosesser i ryggraden på baksiden av den sittende pasienten - i hvilken høyde på ryggraden dette skjer avhenger av høyden som prosedyren finner sted senere. For eksempel, for en operasjon i øvre del av magen, palperes de spinøse prosessene i den nedre thorakale ryggraden. Etter at stikkstedet som ble funnet på denne måten, er blitt desinfisert igjen, blir det først injisert et lokalbedøvelsesmiddel under huden mellom de to spinøse prosessene. Deretter føres en såkalt Tuohy-nål inn i det såkalte epiduralrommet på samme sted gjennom de forskjellige hudlagene og delene av ligamenteapparatet i ryggraden - derav navnet epiduralbedøvelse.
Det epidurale rommet er et rom rikt på fettvev og blodkar som omgir ryggmargen og dets beskyttende belegg, hjernehinnene. For å bestemme riktig penetrasjonsdybde plasserer legen en sprøyte med væske på nålen før nålen settes inn og utøver svakt trykk på sprøyten under innsetting. Så snart motstanden avtar synlig, vet legen at han har gjennomboret de nødvendige hud- og leddbåndslagene og at spissen av nålen nå er i det epidurale rommet. En lokalbedøvelse som Bupivacain kan injiseres i epiduralrommet. Dette sprer seg oppover og nedover i det epidurale rommet og utvikler sin bedøvende effekt etter en periode på ca. 20-30 minutter i de tilsvarende områdene av kroppen.
Tuohy-nålen kan deretter fjernes, og stikkstedet kan leveres med plaster, og dermed avslutte epiduralbedøvelsen. Alternativt er det imidlertid også muligheten for å skyve et lite plastrør inn i det epidurale rommet gjennom det hule indre av nålen.
Dette såkalte kateteret kan forbli på pasienten i flere dager, og gir dermed muligheten for langvarig smerteinhibering ved hjelp av epidural anestesi. En pumpe koblet til kateteret sikrer at medisinen tilføres jevnt. Under visse omstendigheter kan pasienten til og med bli instruert om å betjene pumpen selv, slik at han kan variere dosen av det administrerte medisinen avhengig av dagens smerteintensitet, noe som spesielt tjener formålet med tidlig restaurering av pasientens bevegelighet og dermed motvirker utviklingen av leddstivhet og lignende komplikasjoner kan.

Epiduralbedøvelsen utføres vanligvis like før operasjonen. Dette skjer i direkte forbindelse med videre forberedelser til operasjonen av anestesiteamet, f.eks. påføring av EKG og overvåking av oksygennivået i blodet.
Opioider for epidural anestesi
Epidural eller epidural anestesi utføres vanligvis ikke som en enkeltprosedyre (bare en enkelt injeksjon). Mye oftere blir et tynt plastkateter plassert og fikset etter punkteringen, som også kan brukes til å administrere medisiner etter operasjonen.
På denne måten kan pasienter ha muligheten til å motta det som kalles pasientstyrt epidural anestesi (PCEA). Dette er en "smertepumpe" der individuelle doser, total dose og blokkeringstid er spesifisert. Pasienten kan dosere seg selv etter behov.
Generelt tilsettes ofte opioider (sterke smertestillende midler) til lokalbedøvelsen (lokalbedøvelse). Dette sparer lokalbedøvelse. Dette betyr at evnen til å bevege seg er mindre eller ikke begrenset i det hele tatt. Dermed er det da mulig for pasienten å gå trygt. Imidlertid bør alle pasienter med vedlagt PDK (epiduralkateter) eller under og etter epiduralbedøvelse bare reise seg etter å ha konsultert lege og / eller pleiepersonell.
Når skal ikke epiduralbedøvelse utføres?
Listen nedenfor inneholder kontraindikasjoner for bruk av epidural anestesi (PDA). I enkelttilfeller er det imidlertid alltid nødvendig å avklare med anestesilegen i hvilken grad det er bekymring for å utføre en PDA. PDA skal ikke brukes sammen med:
- Forstyrrelser i blodpropp
- Infeksjoner / hudsykdommer i området av injeksjonsområdet
- Alvorlig hjerte- og karsykdom
- Anemi (såkalt hypovolemia)
- Økning i intrakranielt trykk
Les mer om emnet: Xarelto
Finnes det alternativer til epiduralbedøvelse?
Epiduralbedøvelsen er i implementering og effekt av Spinalbedøvelse nært beslektet. For alle inngrep under kostbuen kan epiduralanestesien lett erstattes av en spinalbedøvelse. Også med Smerterapi Spinalbedøvelse brukes i dagene etter operasjonen. Her er imidlertid risikoen for tap av cerebral væske og infeksjoner høyere ved kontinuerlig medisineadministrasjon, og det er grunnen til at PDA (epidural anestesi) bør foretrekkes.
Med mindre det er spesifikke kontraindikasjoner, kan alle operasjoner som kan utføres under epidural anestesi også utføres i generell anestesi gjøre.
Hva er forskjellen med spinalbedøvelse?
Begge prosedyrene hører til regionale anestesiprosedyrer nær ryggmargen og kan brukes “bare” som delvis anestesi eller i kombinasjon med generell anestesi / generell anestesi.
Hovedforskjellen mellom epidural eller epidural anestesi (PDA) og spinal anestesi er punkteringsstedet (punkteringsstedet). Ved spinalbedøvelse må punkteringen utføres i området til den nedre lumbale ryggraden mellom to ryggvirvler. Dette er nødvendig fordi den kompakte ryggmargen strekker seg inn i overgangen mellom den første og andre korsryggen. For ikke å skade dette, utføres injeksjonen mellom den tredje og fjerde eller fjerde og femte ryggvirvel.
I dette området er det ikke lenger en kompakt ryggmarg, bare røttene til ryggmargen. Disse trådlignende strukturene vaskes rundt med den såkalte cerebrospinalvæsken (hjernevann / nervevann). Når du injiserer i dette området (spinalbedøvelse), blir disse nerverøttene ikke skadet fordi de beveger seg i nervevannet og ikke blir skadet av nålen, da de trekker seg under punkteringen på grunn av endrede trykkforhold.
Når det gjelder epidural eller epidural anestesi, skyves imidlertid injeksjonsnålen bare "frem" mellom de to arkene til de harde hjernehinnene i området av ryggraden. Dette betyr at anestesimidlet kan injiseres direkte på nivået med området som skal bedøves. Med epiduralbedøvelse, i motsetning til spinalbedøvelse, settes ofte inn et lite kateter og fikseres. Medisinering for smertelindring kan også gis etter operasjonen.
fødsel

Et viktig anvendelsesområde for epidural anestesi er fødsel dar - både naturlig fødsel og fødsel av keisersnitt. Stikkstedet er valgt i det nedre lumbale ryggvirvelområdet, dvs. på omtrent det nivået som slanke mennesker kan føle den øvre kanten av bekkenbenene. En epiduralbedøvelse påføres bare når fødselsprosessen tydelig har startet.
I prinsippet anbefales det at gravide føder uten epiduralbedøvelse hvis mulig. Imidlertid, hvis kvinnen uttrykkelig ønsker en epidural anestesi, vil dette alltid bli utført. Lokalbedøvelsesmidlet doseres vanligvis på en slik måte at en merkbar, men ikke fullstendig, smertedemping oppnås.Dette har fordelen at Arbeid er ikke fullstendig lammet, noe som vil komplisere og forlenge fødselsprosessen.
Fordelene med epiduralbedøvelse under fødsel inkluderer ikke bare effektiv smertehemming, men også det faktum at moren er vitne til fødselen under keisersnitt, i motsetning til generell anestesi. Epiduralbedøvelse er også gunstig hvis en keisersnitt eller bruk av en sugekopp eller tang er nødvendig under fødselsprosessen, da dette kan startes umiddelbart på grunn av anestesien som allerede har funnet sted.
komplikasjoner
Blodtrykk
En mulig komplikasjon av epiduralbedøvelse er et blodtrykksfall, da lokalbedøvelsen får fartøyene til å utvide seg. Dette kan være i svimmelhet og uttrykke ubehag.
Et blodtrykksfall forekommer blant annet fordi normalt medfølende Nervefibre er ansvarlig for innsnevring av blodkar (vasokonstriksjon). Under epiduralbedøvelse blokkeres disse nervefibrene.
I stedet dominerer "motstanderen" av nervesystemet, nemlig Parasympatisk nervesystem. Som et resultat utvides blodkarene (vasodilatasjon) og blodtrykket synker.
Som en bivirkning kan overoppheting og rødhet av de berørte hudområdene observeres. For å forhindre at blodtrykket faller, kan det tilrettelegges en væsketilførsel via venen.
Imidlertid er en slik situasjon vanligvis effektivt forhindret ved kontinuerlig blodtrykksovervåking og administrering av et sirkulasjonsstøttemiddel. Hvis dosen er for høy og prevensjonsmidlet er for sterk, kan det være nødvendig for legen å gi deg en arbeidsinduserende midler eller - i tilfelle fullstendig anestesi - må sugeklokke og tang brukes.
En hodepine:
En annen komplikasjon av epiduralbedøvelse er en hodepine. Hodepine etter epiduralbedøvelse oppstår fra den minste, uønskede skaden på den harde Ryggmargsskinn (Latin: dura mater). Så kan små mengder Hjernevann (Latin: Liquor cerebrospinalis) rømming og den sterke, såkalte "Hodepine etter punktering" årsaken. Ungdom er spesielt berørt. I dag kan du redusere risikoen for denne bivirkningen ved å bruke spesielle, tynne nåler (atraumatiske nåler) minimeres. Om mulig bør streng sengeleie i en flat ryggstilling opprettholdes etter epiduralbedøvelsen.
Begrenset mobilitet:
I tillegg til de følsomme nervefibrene, er også motoriske nervefibrene delvis blokkert. Når det gjelder epidural anestesi i korsryggen, kan du gjøre det Ben- eller bekkenmuskler blokkeres i kort tid.
Urinretensjon:
Ved å blokkere Parasympatisk nervesystem, urinretensjon (urinretensjon) kan observeres i noen tilfeller. Lidende klarer ikke å tømme blæren i løpet av kort tid, til tross for at de er fulle. Delvis, må bestå a Urinkateter legges til lettelse.
kløe:
Mange pasienter lider av ubehagelig kløe på stikkstedet, spesielt når opiater er gitt i tillegg til lokalbedøvelse.
I sjeldne tilfeller kan epiduralbedøvelse føre til livstruende komplikasjoner.
Til tross for den vanligvis gjennomførte forebyggende intravenøs væsketilførsel, er det en mulighet for et enormt blodtrykk. I verste fall kan en sirkulasjons kollaps med hjertestans oppstå. Pasienter med innsnevrede koronararterier er spesielt utsatt (Akutt koronarsyndrom) eller annen hjertesykdom.
Hvis narkosen injiseres ved et uhell i blodsystemet, beslag eller allergiske reaksjoner observeres.
Hvis epiduralbedøvelse utføres riktig, elimineres praktisk talt risikoen for ryggmargsskade! Er dette Ryggmarg uansett hvor skadet, det er alltid risikoen for en paraplegi.
Som regel sikrer tyske klinikker optimale, sterile forhold for epiduralbedøvelse. Hvis dette ikke er tilfelle, kan bakterier og virus komme gjennom stikkstedet inn i nervesystemet og muligens livstruende meningitt (Latin: hjernehinnebetennelse) trigger.
Svært sjelden kan anestesilegen feil injisere bedøvelsesmidlet gjennom den harde huden på ryggmargen inn i ryggmargen. En slik "total spinalbedøvelse" er en livstruende tilstand, som med Åndedretts- og hjertestans går hånd i hånd. Umiddelbare akutte tiltak må iverksettes.
Bekymringer for foreldre som skal være at medisinene som gis under epiduralbedøvelse kan skade barnet, har hittil verken blitt bekreftet klart eller utvetydig fordrevet. I hvilken grad deler av de aktive ingrediensene som administreres under epiduralbedøvelse kommer inn i barnets blodomløp og det får negative effekter som et fall i Puls kan forårsake forblir uklar. På den annen side kan spenningen i livmorhalsen, som reduseres av den epidurale anestesien, i kombinasjon med smerter og sammentrekninger hemme, anses som gunstig for barnet.
Tarmmotilitet
Begrepet tarmmotilitet refererer til tarmens evne til å bevege seg. De sympatisk nervesystem har en hemmende påvirkning, så tarmens bevegelighet reduseres. I kontrast, det oppmuntrer parasympatisk nervesystem bevegeligheten.
Med epidural anestesi blir de sympatiske nervefibrene først og fremst nummen. Dette eliminerer den hemmende effekten på tarmen - bevegeligheten øker.
I prinsippet fungerer det alltid økt fordøyelse hånd i hånd. Således kan epiduralbedøvelse påføres f.eks. Pasienter med kronisk forstoppelse som stimulerer fordøyelsen. Ikke desto mindre er epiduralbedøvelse alene ikke et behandlingsalternativ for kronisk forstoppelse eller tarmparalyse (latin: ileus). I stedet bør den økte tarmmotiliteten sees på som en bivirkning som kan være ønskelig.
For å gjøre punkteringen lettere blir pasienten bedt om å bøye ryggen så langt det er mulig i sittende stilling; man snakker ofte om "Katt hump". Alternativt kan epiduralbedøvelsen også påføres i lateral stilling. Den påfølgende bruken av spray desinfeksjonsmiddelet på ryggen oppfattes ofte som kald, men ikke ubehagelig. For å finne riktig punkteringssted, føler legen anatomiske strukturer på ryggen, spesielt ryggvirvelens legemer Ryggrad. For å gjøre innsetting av stikknålen så smertefri som mulig, er det aktuelle hudområdet Lokalbedøvelse stunned. Legen skyver deretter punkteringsnålen frem til det såkalte epiduralrommet. Det er her stoffet, det såkalte. Lokalbedøvelse (Narkotika), som gir frihet fra smerte. I tillegg kommer a sterk smertestillende (opioid) injisert.
Etter å ha fjernet nålen, ville epiduralbedøvelsen i prinsippet være smertefri i kort tid operative inngrep garantert. Man snakker om den såkalte. "Enkelt skudd". Som regel anbefales det imidlertid å sette enden av et tynt plastrør (kateter) inn i epiduralrommet. Lokale anestetika og opioider kan kontinuerlig tilføres via dette kateteret ved hjelp av en pumpe. Fordelen over Enkelt skudd er at kontinuerlig administrering sikrer permanent frihet for smerter selv i dagene etter operasjonen.
Hele anlegget til Epidural anestesi (PDA) tar vanligvis ikke mer enn ti minutter. Som regel oppleves det ikke som spesielt smertefullt.
Utbruddet av smerteliminasjonen begynner etter noen minutter.
Merk: epidural anestesi
Følelsen av smerte og følelsen av temperatur er alltid på samme tid. Legen ber pasienten flere ganger om å indikere om han eller hun fremdeles kan oppfatte stimulansen til en kald sprayflaske og kan dermed sikre at smertefølelsen er slått av uten å måtte stille inn en smertestimulering. Det første tegnet på at epiduralbedøvelsen er effektiv er pasientens ben som varmer opp.
Når medisinen fortsetter videre, er det tap av berørings- og trykkfølelse og til slutt svikter musklene - i tilfelle av en PDA for en operasjon i kneet, vil dette bety at beina ikke lenger er aktive mobile.
Mens med en generell anestesi pasienten er ventilert av en maskin og er bevisstløs, disse to funksjonene er ikke nedsatt med epidural anestesi. Kombinasjonen av PDA og generell anestesi er imidlertid vanlig praksis (såkalt. "Kombinert anestesi") og sist men ikke minst foretrekkes det meste av pasienten selv, ettersom han ikke vil bevisst oppleve hendelsene under operasjonen. Fordelen med kombinert anestesi er at det er en belastning for sirkulasjonssystemet anestetika kan lagres (se Generelle anestetiske bivirkninger). Dette er spesielt viktig for pasienter med alvorlige sykdommer i lungene eller hjertet (f.eks. hjertesykdom, Hjertefeil, Hjerteinfarkt, Hjertearytmi, KOLS, astma).
Hva skjer etter at en epidural anestesi er påført?
I dagene etter operasjonen sjekkes PDA-systemet daglig av anestesilege. Kateterets inngangspunkt, som er dekket med en gips, blir observert for tegn på infeksjon, og pumpen kan fylles på nytt med medisiner.
Info: Justering av periduralkateter
Målet med den daglige kontrollen er å dosere smertestillende i samråd med pasienten så høyt at det er frihet for smerte, men å dosere så lavt at muskelarbeidet (dvs. aktiv mobilitet) ikke er begrenset. Dette er spesielt viktig når det gjelder en operasjon i beinaområdet for å kunne sikre tidlig mobilisering.
Denne forbindelsen forklarer når følelsen går tilbake til den tilsvarende kroppsregionen: Målet er å oppnå en tilstand umiddelbart etter operasjonen der pasienten oppfatter trykkfølelser når han berører kroppsområdet, men ikke smerter. Teknisk og farmakologisk kan denne tilstanden vanligvis nås i løpet av en time - den skal imidlertid ikke skjules, at det i praksis ofte er vanskelig å oppnå denne fine linjen mellom følelse av berøring og frihet for smerte.
Den store fordelen for alle Regional anestesiprosedyre (Epidural anestesi, Spinalbedøvelse) I tillegg til optimal smerterapi, er fordelene som følger av tidlig mobilisering: Kortere lengde på sykehusopphold, lavere risiko for å utvikle blodpropp (trombose, Lungeemboli) og liggende trykksår (Trykksår) og større pasientkomfort.
Pumpene lar pasienten, etter eget behov, kontinuerlig administrere medisiner (såkalt Basal rate) å også bruke smertestillende medisiner via kateteret (såkalt Bolus administrasjon). Mengden av bolusdose og tiden som må ligge mellom to bolusdoser settes på forhånd av legen på enheten - dette unngår pasienten overdosert overdosering.
Denne formen for smerteterapi kan brukes selv om den ikke er relatert til operasjonen. Her plasseres kateteret også ved hjelp av metoden beskrevet ovenfor og kan stå på plass i opptil flere måneder. Bruksområder er f.eks. hemming arbeidssmerter eller behandling av hjertesmerterAngina pectoris).