Kortisonterapi for leddsykdommer
synonymer
Kortison sprøyte, kortikoid krystall suspensjon, intraartikulær kortisoninjeksjon, risiko for intraartikulær injeksjon, betametason, dexametason, triamcinolon
introduksjon
Glukokortikoider, også kjent kjent som "kortison", er svært effektive medikamenter i behandlingen av alle typer betennelser og smertene forbundet med det. Ved inflammatoriske leddsykdommer blir de injisert direkte i leddet i form av såkalte krystallsuspensjoner.

Kortisonterapi
Ved kortisonbehandling i leddet, for eksempel ved degenerative sykdommer som f.eks Artrose i kne, kommer den aktive ingrediensen raskt dit den trengs, bekjemper betennelsen og gjør pasienten raskt smertefri og mobil igjen.
Bivirkninger av kortisonbehandling
I prinsippet er det fare for bakteriell infeksjon (septisk leddgikt) med hver skade på kroppen, selv med leddinjeksjon. Derfor vil legen din bare utføre prosedyren under strenge hygienetiltak. Hvis den utføres riktig, er risikoen for infeksjoner lav.
Avhengig av hvor lett området som skal behandles er tilgjengelig for sprøyten, kan ikke skader på det omkringliggende vevet utelukkes. Blodkar kan også bli skadet, det samme kan nerver, sener og bruskoverflater.
Det kan også hende at sprøyten savner målet og injeksjonen gis i områdene rundt. For eksempel er det å injisere kortison direkte i senevev eller fettvev, da de berørte strukturer kan avta. Når du injiserer i senevev, er det fare for senebrudd. I tillegg kan det tenkes at det injiserte aktive stoffet distribueres fra leddet gjennom punkteringskanalen inn i det omkringliggende vevet og forårsaker uønskede bivirkninger der. Derfor bør leddet hvile etter inngrepet!
Noen ganger vises hudforandringer rundt stikkstedet.
Noen ganger er ikke en enkeltbehandling nok for å lindre smerter. Imidlertid injiserer du igjen kortison, øker risikoen for bivirkninger. Derfor, spesielt hos eldre pasienter, skal flere applikasjoner bare utføres etter nøye veie fordeler og risiko.
Sammenlignet med systemisk terapi med kortison, har lokal terapi i form av injeksjoner lavere risiko for bivirkninger.
I systemisk terapi tas kortisonen vanligvis som en tablett eller administreres intravenøst. Kortisonet blir deretter absorbert via fordøyelseskanalen og når alle deler av kroppen via blodet. Derfor kan bivirkninger da oppstå på en generalisert måte, dvs. hvor som helst på kroppen.
Når kortison injiseres i en spesifikk del av kroppen med en sprøyte, er dosen vanligvis lav og distribusjonen til det omkringliggende vevet er begrenset. Dette reduserer også risikoen for lider av bivirkninger. Imidlertid, hvis kortisoninjeksjoner brukes ofte i høye doser, kan dette til slutt føre til systemiske effekter.
I alvorlige tilfeller kan de systemiske virkningene føre til at kroppen virker oppblåst og kroppsfettet blir omfordelt. Et ansikt med fullmåne og tynn hud kan også forekomme (også kjent som Cushings syndrom). Disse systemiske bivirkningene er imidlertid bare å frykte ved høye og hyppige doser.
Ved lavere doser, som forekommer med lokale sprøyter, lette systemiske bivirkninger som Det oppstår en økning i blodsukkernivået, en følelse av varme og skyllede kinn.
Les mer om emnet: Taps av kortison
Bruksområder
Betennelse i leddapparatet (kne, hofte osv.) Kan ha forskjellige årsaker. De kan være forårsaket av overanstrengelse, feil trening, aldersrelatert slitasje (degenerasjon), autoimmune sykdommer (kroppen ødelegger sitt eget vev) eller bakterielle infeksjoner.
Avhengig av sykdomstype, vil legen din prøve å forbedre symptomene ved å hvile og lindre presset på leddet, fysioterapi, administrering av betennelsesdempende medisiner (såkalte ikke-steroide antiinflammatoriske medisiner, eller NSAIDs for kort) og om nødvendig smertestillende.
Bare hvis årsaksbehandlingen ikke fører til en betydelig reduksjon i betennelse og smerter, bør man vurdere å bruke kortisoninjeksjoner. De må imidlertid ikke administreres for å behandle akutt bakteriell betennelse!
Det er viktig å vite at administrering av kortison ikke eliminerer årsaken. Imidlertid bekjempes den resulterende betennelsen effektivt, og smerter lettes raskt. Dette gir den syke tilbake bevegelsesfrihet og livskvalitet. Injeksjonen (injeksjonen) av kortison (kortison) kan gjøres enten direkte i synovialvæsken eller ved senefestinger, i seneskjeder, bursa, etc., avhengig av hvor betennelsen er aktiv. Bruk av en kortisoninjeksjon kan vurderes ved følgende sykdommer:
- sta inflammatorisk leddsykdom som kausal terapi ikke gir betydelig lettelse for
- ikke-smittsom leddbetennelse (revmatoid artritt)
- inflammatoriske tilbakefall i leddsykdommer forårsaket av slitasje (aktivert kne-artrose, hofteartrose), f.eks. B. utløst av slitt brusk
- betennelsestilstander i krysset mellom sener og bein (f.eks. tennisalbue, hælspor)
- Ikke-bakteriell senebetennelse (tendovaginitt)
- Ikke-bakteriell bursitt (f.eks. Skulderbursa: subakromial bursitt)
- Leddkapselbetennelse (synovitt)
Kortisoninjeksjon i kneet
I de fleste tilfeller gis en kortisoninjeksjon i kneet i leddet. De fleste inflammatoriske sykdommer i kneet behandles på denne måten, som ikke kunne behandles med andre behandlingsmetoder. For eksempel kan revmatoid artritt, slitasjegikt, leddkapselbetennelse eller (ikke-bakteriell) betennelse i bursa (bursitt) behandles med kortison.
Kortisonbehandling i leddet er vanligvis ikke legens førstevalg ved behandlingsstart. Dette er fordi kortisonbehandling (selv når den brukes lokalt) kan ha bivirkninger.
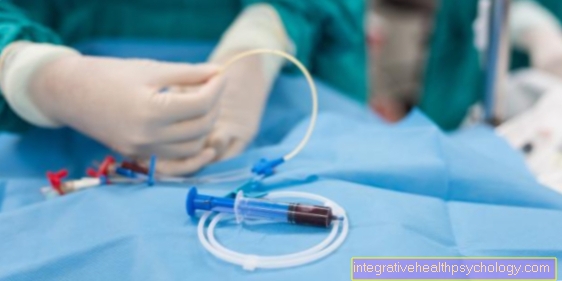
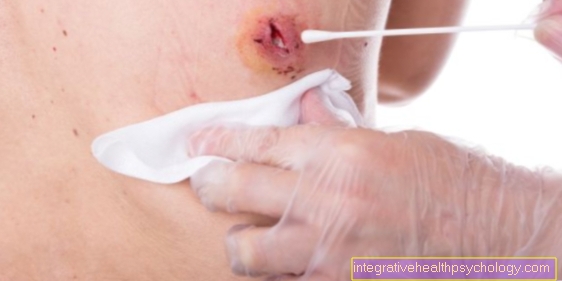
Hvis utøveren likevel bestemmer seg for kortisonterapi, vil han først desinfisere huden over det berørte leddet. Dette er veldig viktig for å forhindre at hudkim kan komme inn i såret. Deretter blir nålen gjennomboret gjennom den desinfiserte huden og kortisonet blir injisert i det berørte området (f.eks. Leddspalte eller bursa).
Hvis leddet er vanskelig å nå (for eksempel hofteleddet), kan en røntgenmaskin eller en ultralydmaskin brukes. Disse brukes for å gi en bedre oversikt over nåleguiden og vise utøveren nøyaktig hvor nålen er i leddet.
Punkteringen gjennom huden ledsages av en svak, skarp smerte, sammenlignbar med en vaksinasjon. Under injeksjonen kan du føle press i kneleddet. Etter sprøyten påføres trykk på stikkstedet med en steril vattpinne for å stoppe blødningen. Symptomene skal nå avta etter noen timer.
Noen ganger kan smertene opprinnelig forverres i løpet av de to første dagene. Dette er fordi den krystallinske strukturen til kortisonet kan irritere vevet. Kjøle- eller smertestillende medisiner kan bidra til å bekjempe disse symptomene.
Kortisoninjeksjon i skulderleddet
Skulderleddet kan også bli betent og deretter smerte og være begrenset i mobilitet. Tendonitt forårsaket av kronisk irritasjon er ofte ansvarlig for dette. Et eksempel er impingement syndrom. Sener (spesielt av supraspinatus-muskelen) eller deler av leddkapselen er klemt i leddområdet.
Disse betente myke vevene kan behandles med kortisonbehandling. De irriterte og betente senene leges gjennom kortison. Det er imidlertid viktig at skulderen er skånet for å sikre at de skadede myke vevsstrukturene leges. Bursitt eller revmatoid artritt kan også behandles med kortisoninjeksjoner.
Kortisonet har en betennelsesdempende effekt i skulderleddet og sikrer dermed redusert smerte og økt mobilitet. Prosessen med kortisoninjeksjonen er vanligvis den samme som injeksjonen i andre ledd.
Fordeler med kortisoninjeksjonen i leddet

Behandling med kortison (kortison) kan utføres i tablettform via blodomløpet (systemisk). Men spesielt når det gjelder leddsykdommer, er det å gi en kortisoninjeksjon den mer effektive løsningen for å bekjempe lokal betennelse.
Den aktive ingrediensen injiseres direkte der det er nødvendig for å effektivt bekjempe betennelsen. Så risikoen er på bivirkninger som er vanlige for kortison å bli syk, betydelig mindre enn når du tar tabletter, der den aktive ingrediensen først må transporteres gjennom hele kroppen.
Såkalte krystallsuspensjoner brukes til injeksjon (“sprøyte”). Det spesielle med det er at den aktive ingrediensen er til stede i en alkoholisk løsning i form av bittesmå krystaller (<10 μm i diameter). Innsprøytet i den syke regionen, dekomponerer de bare sakte og fungerer dermed over lengre tid. Denne "depoteffekten" sikrer langvarig frihet fra smerte. På denne måten gjør kortisoninjeksjonen pasienten i stand til å bevege seg smertefritt igjen, øke mobiliteten og forbedrer livskvaliteten. Imidlertid må man sørge for at den plutselige friheten fra smerter ikke fører til overdreven belastning på leddet. Den underliggende sykdommen kan komme tilbake eller forverres.
Les mer om dette under Kortisoninjeksjon
Hvor ofte skal en søknad sendes?
For mange pasienter er en enkelt applikasjon tilstrekkelig for å løse symptomene. Avhengig av preparatet varer den betennelsesdempende effekten i 3 uker. Hvis betennelsen ikke har sunket helt etter dette, bør ytterligere kortisoninfiltrasjoner ikke utføres for nær hverandre. Ikke mer enn 4 søknader per år skal brukes per skjøt.
Når bør ikke en kortisoninjeksjon brukes?
En kortisoninfiltrasjon må aldri utføres hvis det er mistanke om en beakterial infeksjon!
Hvis du planlegger å vaksinere deg eller har fått vaksinasjon, må du ikke få noen kortisoninfiltrasjon 8 uker før eller 2 uker etter.
Aktive ingredienser
De vanligste glukokortikoider som brukes som krystallsuspensjoner for leddsykdommer er:
- B.etamethason
- deksametason
- triamcinolon
og - prednisolon.
De skiller seg i styrke og handlingsvarighet. Prednisolon har den korteste virkningen og er derfor ikke lenger foretrukket. Valget av aktiv ingrediens er basert på alvorlighetsgraden av sykdommen og ønsket antiinflammatorisk effekt.
betametason (inkludert Diprosone® Depot)
Betametason er et kunstig produsert glukokortikoid som har en betennelsesdempende effekt som er 25 ganger sterkere enn kroppens eget kortisol. Ovennevnte preparat inneholder betametason i to former, en som betametason-diproprionat og en som betametason-dihydrogenfosfat. Begge oppløses med forskjellige hastigheter. Det siste oppløses raskere og trer i kraft etter noen timer over en periode på opptil 4 dager. Betametason-diproprionat løser seg mye saktere og er derfor ansvarlig for den langsiktige effekten av preparatet på opptil 6 uker. Doseringen som skal brukes avhenger av leddets størrelse.
deksametason (inkludert Lipotalon®, Supertendin®)
Dexamethason er en av de langsiktige glukokortikoider. Det er også produsert kunstig og har en betennelsesdempende effekt 30 ganger sterkere enn kroppens eget kortisol. Det er kommersielt tilgjengelig som en injeksjonsløsning, blant andre. som deksametasonacetat og dexametasonpalmitat. Den siste er den aktive ingrediensen i Lipotalon®, et preparat der den mikrokrystallinske aktive ingrediensen er pakket i fettkuler.
triamcinolon (inkludert Lederlon®, TriamHEXAL®, Volon® A)
Triamcinolon brukes i form av triamcinolonacetat, som har en betennelsesdempende effekt som er 5 ganger sterkere enn kroppens eget kortisol. Dens virkningsvarighet etter injeksjon i leddet er ca. 3 uker.